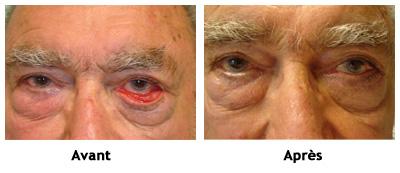
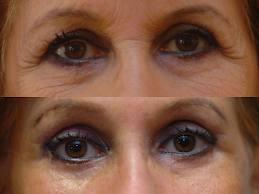
La cataracte correspond à l’opacification du cristallin (lentille normalement translucide de forte puissance située à l’intérieur de l’œil). Chaque année, 570 000 personnes sont opérées en France. La chirurgie est le seul moyen d’améliorer une vision modifiée par la cataracte.
Il n’existe pas d’autres possibilités à l’opération de la cataracte.
Parce que ni les collyres , ni le laser ne peuvent guérir une cataracte constituée. Dans des cas très évolués, la cataracte peut rendre aveugle.
Dans le monde, elle est la première cause de cécité en raison de l’impossibilité du traitement à grande échelle dans les pays du tiers monde. Des dizaines de millions de personnes sont en attente d’être opérés mais malheureusement par manque de moyens humains et financiers une grande partie d’entre eux ne verront plus à cause de leurs cataractes. Pour cause de nombreux voyages humanitaires sont organisés notamment en Afrique.
L’intervention est définie lorsque l’opacification du cristallin est suffisamment importante, la vision se détériore lentement, souvent en vision de loin avec parfois paradoxalement une amélioration transitoire de la vision de près sans lunettes.
L’importance de la gêne n’est pas la même pour tout le monde. La décision d’intervention résulte donc d’un accord commun entre le médecin ophtalmologiste et le patient. Sans opération, la cataracte deviendra plus dense et la vue plus mauvaise et cela peut à terme affecter l’examen du fond d’œil. L’intervention à long terme a un taux actuel de succès qui dépasse les 99,5 %.
L’opération :
L’intervention se déroule le plus souvent sous anesthésie locale par instillation de gouttes anesthésiantes puissantes.
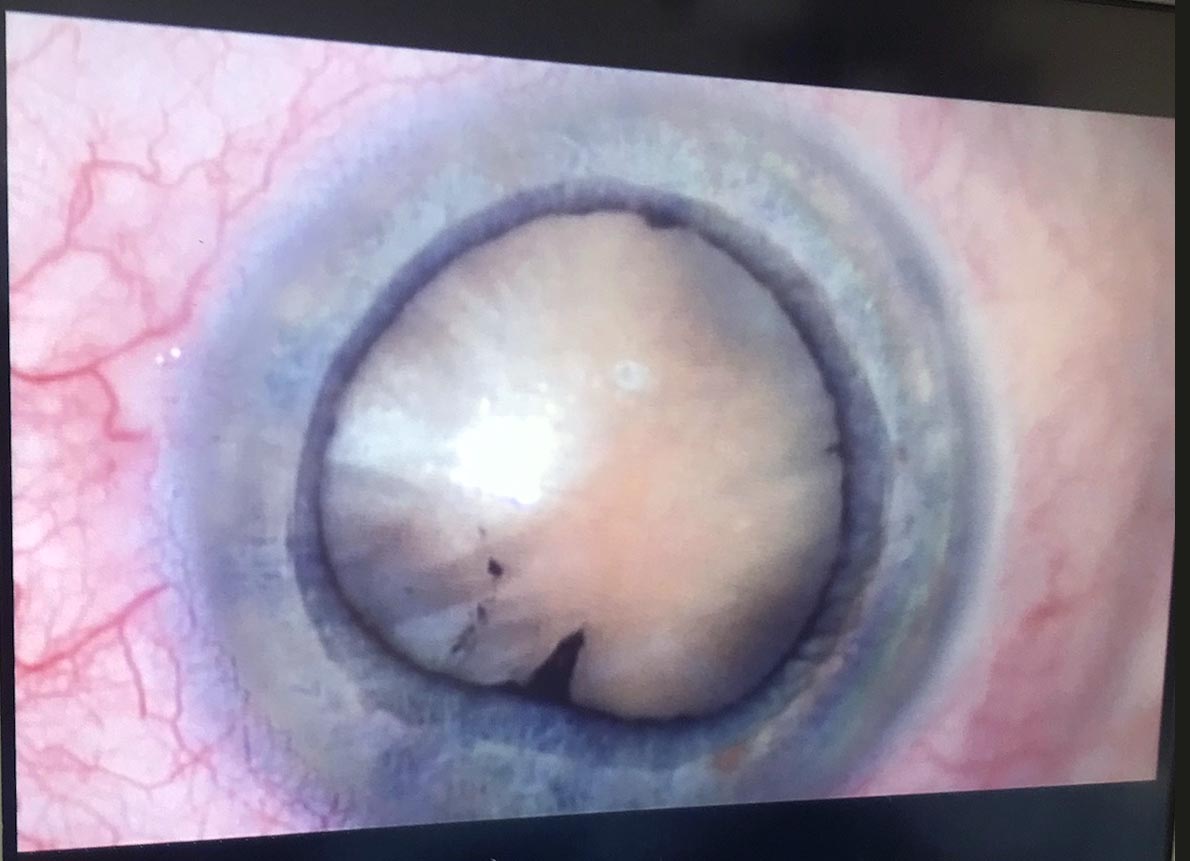
Une fois l’œil anesthésié, une micro incision (environ 2,2 mm) est réalisée en extrême périphérie de la cornée. Ensuite, à l’aide d’une sonde à ultrasons, le noyau du cristallin est déstructuré sans endommager la capsule le séparant de la partie postérieure de l’œil (c’est la « phako-émulsification »). Le noyau du cristallin est ensuite retiré pour être remplacé par un implant souple. Celui-ci est inséré plié, puis déplié là où se trouvait le cristallin. Il existe plusieurs types d’implants.
Actuellement, le laser femtoseconde est utilisé dans l’intervention de la cataracte.
Il permet une incision précise, une découpe du rhéxis, anneau circulaire au niveau de la capsule antérieure et la découpe du noyau. Il en ressort une grande précision et l’utilisation de moins d’ultrasons. Son intérêt reste encore discuté.
Dans environ 1 cas sur 3, il y a apparition d’une cataracte secondaire correspondant à une opacification de la capsule postérieure (laissée volontairement lors de l’intervention afin de bien maintenir en place l’implant). Si le patient est gêné par une baisse d’acuité visuel ou une sensation de voile, cette cataracte secondaire est traitée par laser.
Le traitement est réalisé en consultation après instillation de gouttes pour une dilatation de la pupille. Il est simple, sûr, rapide (moins de 10 secondes en général) et indolore.